




地域のホームドクターとして
親しみやすいクリニックを目指します
クリニック紹介
久喜江面クリニック
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 09:00~12:00 | ◯ | × | ◯ | ◯ | × | ◯ | ◯ | × |
| 15:00~18:30 | ◯ | × | ◯ | ◯ | ◯ | ◯ | × | × |
【休診】火曜日・金曜午前・日曜午後・祝日

お知らせ
ごあいさつ
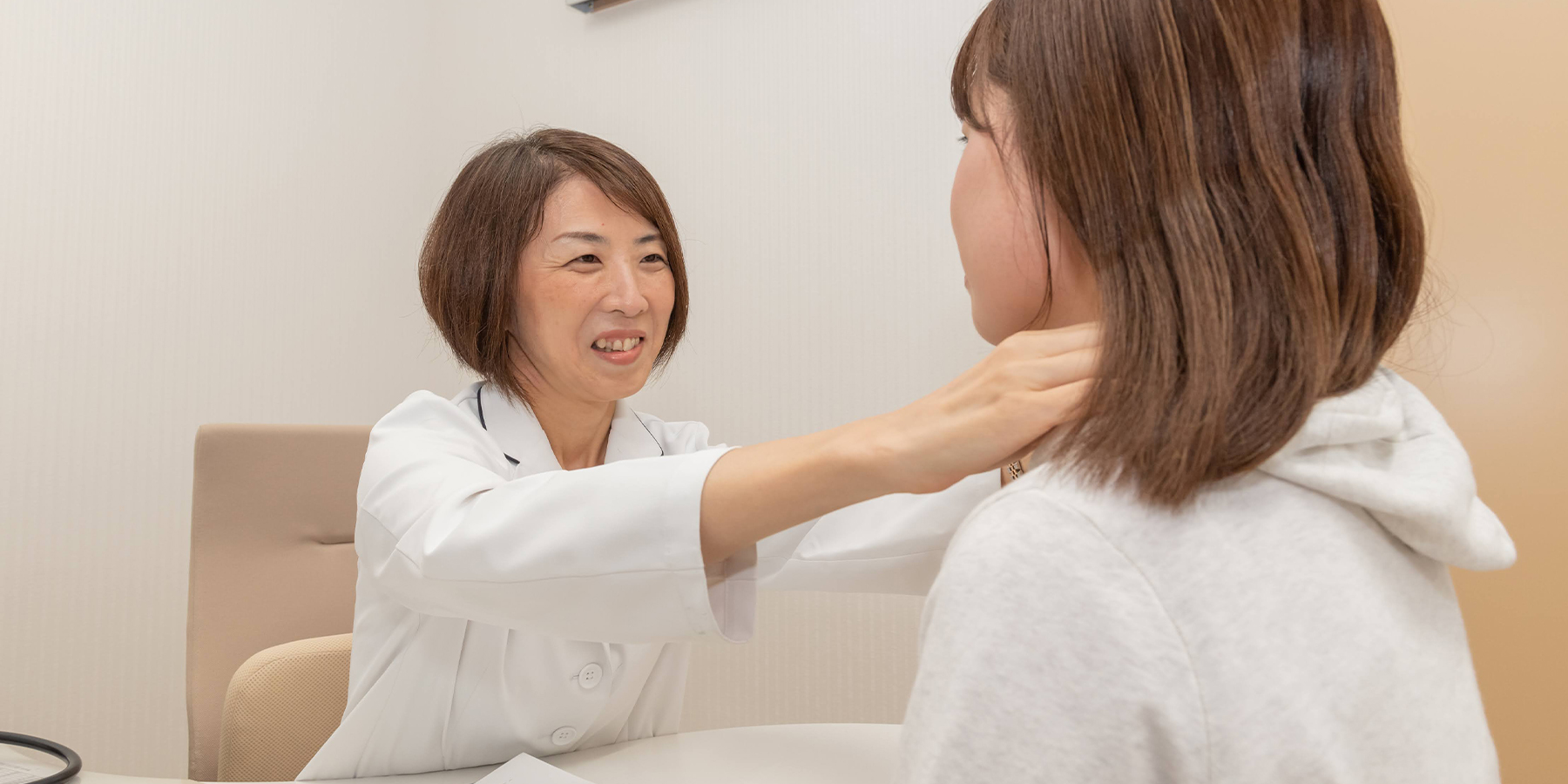
久喜市の内科・内分泌・糖尿病内科の久喜江面クリニックです。
当院はかぜ、インフルエンザなどの急性疾患の方の一般的な内科診療と糖尿病(個別栄養指導、インスリン外来導入)や甲状腺疾患を代表とする内分泌疾患の方の診療に力を入れております。
また、学校医もやっているため、小児の対応を行いながら、地域の「相談しやすいお医者さん」を目指して診療を行っています。
待合室が狭いため、混雑緩和を兼ねて、予約制を導入しております。まずはお電話にてご相談ください。
を見る
診療カレンダー
| 日 | 月 | 火 | 水 | 木 | 金 | 土 | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| 日 | 月 | 火 | 水 | 木 | 金 | 土 | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
休診
午前休
午後休
祝日
| 日 | 月 | 火 | 水 | 木 | 金 | 土 | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
| ||||||||||||||||||||
休診
午前休
午後休
祝日
交通案内
| 住所 | 〒346-0029 埼玉県久喜市江面1562-1 |
|---|---|
| 最寄駅 | JR宇都宮線または東武伊勢崎線「久喜駅」西口から、タクシーで約7分 |